Miasis Forunculoide
Resumen:
La miasis es una enfermedad producida en tejidos o en cavidades corporales por la infestación de larvas de algunas especies de dípteros; su clasificación se hace según el sitio anatómico de infestación o de acuerdo al ciclo vital de la especie. En Venezuela, la mayoría de los casos reportados presentan las lesiones en el tronco y extremidades. Se reporta el caso de un lactante con diagnostico presuntivo de piodermitis en el cuero cabelludo, que al ser descostradas se extraen larvas vivas Dermatobiahominis. Se hace una revisión sobre este tema.
Miasis Forunculoide
Autores:
Dr. Jesús Manuel Castellano Ibañes 1
Dr. Elio Goide Linares 2
Lic. Jacqueline Ochando Guerra 3Dr. Pedro Fermín Reyes García 4
Dra. Marelis Martín Jimenez 5
- Especialista de Primer Grado en Pediatría. Máster en Atención Integral al niño. Profesor Instructor.
- Especialista de Segundo Grado en Pediatría. Máster en Atención Integral al niño. Profesor Auxiliar.
- Licenciada en enfermería, Máster en asesoramiento genético.
- Especialista de Primer Grado en Medicina Interna. Máster en Urgencias Médicas. Profesor Instructor.
- Especialista de primer Grado en Higiene y Epidemiología. Máster en enfermedades infecciosas.
Hospital General Docente “Juan B. Viñas González.” Palma Soriano. Santiago de Cuba.
Palabras clave: miasis, piodermitis, lactante.
INTRODUCCIÓN:Las infestaciones por las larvas de las moscas (Díptera),se conoce con el término de Miasis. Entre los agentes etiológicos más comunes están las moscas de los géneros: Sarcophaga, Dermatobia, Oestrus, Gastrophilus, Cochliomyia, Lucila, Chrysomya y Musca. Específicamente parasita humanos, ganado bovino y ovino, gatos, perros y conejos.
La enfermedad se conoce comúnmente con el nombre de “bichera” o “gusanera” es de distribución mundial, principalmente en las regiones tropicales y subtropicales, en América se le considera endémica desde México hasta el norte de argentina. En Venezuela desde 1963 se han reportado casos de infestación humana (1)
En particular la Dermatobiahominis (Nuche), produce una miasis forunculoide.
En 1840 el Dr. Frederick W. Hope propuso el término “miasis” para definir esta entidad nosológica y pueden ser clasificadas topográficamente, según los tejidos que afectan en: cutáneas, las que afectan piel con o sin efectuar migración por los tejidos, se alimentan de tejidos vivos o muertos del huésped, líquidos corporales, provocando molestias y dolor y sistémicas, las que aunque su localización inicial sea la piel, estas realizan una migración y desarrollo final en tejidos como gástrico, intestinal, rectal, urinario, auricular y oftálmico (2).
Las moscas productoras de miasis pueden clasificarse en función de su relación parasitaria en tres categorías; los parásitos obligatorios que requieren tejido vivo para su desarrollo, los parásitos facultativos que usualmente se desarrollan en carroña o desperdicios pero pueden invadir heridas o tejido necrótico y los parásitos accidentales que sólo producen miasis tras la ingestión accidental de huevos o larvas.
Durante el verano la infestación es más frecuente, condicionado por los suelos húmedos y las temperaturas entre 18 8 y 24ºC que se alcanzan durante el invierno favorecen el desarrollo de la pupa, lo que aumenta la población de moscas en los meses subsecuentes
Su distribución geográfica hacen de la miasis forunculosa una patología frecuente en el medio rural, especialmente entre la población campesina e indígena antecedentes de gran importancia para el diagnóstico precoz. Actualmente sólo se reportan casos humanos de manera esporádica y aislada aunque en algunas regiones de Panamá se estima que 6 de cada 7 hombres contraen la enfermedad durante su vida. (4-6)
La mosca adulta captura otros insectos (vectores), generalmente un hematófago como mosquitos y moscas picadoras y deposita 10 a 50 huevos sobre su abdomen sin afectar su capacidad de vuelo. Se nombran como portadores conocidos a 48 especies de dípteras y una garrapata (Amblyommacajennense). Posteriormente el vector pica al huésped y las larvas, al sentir el cambio de temperatura, se liberan y penetran por el orificio causado por la picadura o por un folículo, sin causar molestias.La larva de Dermatobia permanece en el tejido subcutáneo del huésped por 1 a 4 meses, creciendo, mudando dos veces, larva madura se adhiere con dos garfios y respira por el agujero de penetración. Cuando se presenta en sitios no endémicos y si no se consideran los antecedentes epidemiológicos, sociales y ambientales que pueden estar asociados al cuadro clínico del paciente se puede retardar el diagnóstico y realizar tratamientos incorrectos, generalmente porque pueden confundirse fácilmente con furúnculos de causa bacteriana como en el caso motivo de esta comunicación y en otros diagnosticados
Al inicio se presenta una pápula y el paciente refiere prurito, después dolor local y sensación de movimiento de la larva, posteriormente desarrolla una lesión parecida a un furúnculo e inflamación dolorosa en el punto de penetración por la piel, al exprimir estos nódulos se expulsa la larva característica de Dermatobia. Se cita que en cada paciente puede haber de 1 a 15 larvas aunque en un mismo paciente se observó 28 según estudio realizado. (7)
Las lesiones pueden presentarse en varias partes del cuerpo, principalmente de la cabeza, brazos, espalda, abdomen, glúteos, muslos y axilas y constatarse adenopatías regionales y síntomas sistémicos como malestar general o fiebre. La complicación más frecuente es la infección secundaria, pero existe un caso de muerte de un niño, por migración del insecto al cerebro. (8)
En los exámenes de laboratorio sólo se encuentra leucocitosis y eosinofilia Se recomienda dirigir el tratamiento al alivio del dolor, el uso de antibióticos tópicos para prevenir infecciones y local mediante la oclusión del orificio de entrada de la larva con vaselina, resina de árbol, trozos de tocino, carne o grasa, aceite mineral, petrolato, cera, pegamento, yeso, barniz de uñas, tabaco, ceniza,la aplicación tópica de insecticidas, solución fenicada al 4%, éter o cloroformo (que paralizan a la larva), compresas calientes o inyectar lidocaína con el fin de asfixiar al parásito y obligarlo a salir, posteriormente se realiza presión manual hacia fuera, extracción de la larva con pinzas y se retira el material utilizado. (9,10)
En ocasiones se ha utilizado la escisión quirúrgica convencional, irrigar y administrar antibióticos con resultados satisfactorios. (9)
Caso clínico.
En el hospital general Eugenio Perez D´Bellard, se revisó la historia clínica de un lactante de 11 meses atendido en el mes de enero de 2014 con el diagnóstico clínico y parasitológico de miasis forunculoide
Se realizó una revisión de la literatura a través de Pubmed y Scielo.
Lactante masculino de 11 meses de edad que reside y procede de un área rural de la región de Guatire, del estado Miranda en el oriente de Venezuela sin antecedentes patológicos, el cual es traído al servicio de emergencia pediátrica del hospital general Eugenio Perez D´Bellard en el mes de enero de año 2014 acompañado por su madre por presentar desde hace aproximadamente 10 días lesiones postulo- costrosas en cuero cabelludo, había recibido tratamiento casero local sin obtener mejoría por el contrario empeoraron las lesiones y el paciente se mostraba irritable como muestra de dolor.
En el examen general se observó mala higiene personal y en el regional se constató adenopatías cervicales. Al inspeccionar la cabeza se encontró todo el cuero cabelludo cubierto por lesiones postuló- costrosas y en algunas al descostrar quedaban pequeños orificios con un fluido seroso o serohemático y era posible observar la presencia de numerosas larvas.
Para facilitar la salida de las larvas se aplicó en la entrada a las lesiones esencia de anís permitiendo su extracción con mayor facilidad utilizando pinzas, sé identificaron como larvas Dermatobiahominis y posteriormente la lesión fue desinfectada y liberada de tejido necrótico. En los doces días de tratamiento se le extrajeron un total de veinte y ochos larvas.Desde el punto de vista clínico se diagnosticó miasis cutánea.
Este paciente recibió tratamiento endovenoso con antibiótico del tipo de la oxacillina y además ketoprofeno como antiinflamatorio.
Comentario.
La presentación del caso tiene la finalidad de enfatizar en la importancia del enfoque clínico, epidemiológico, social y ambiental ante un paciente con forunculosis múltiple causada por miasis, para evitar errores de diagnóstico y tratamientos inadecuados, y poco citada en la literatura consultada. Cuando se presenta en sitios no endémicos y si no se consideran los antecedentes epidemiológicos, sociales y ambientales que pueden estar asociados al cuadro clínico del paciente se puede retardar el diagnóstico y realizar tratamientos incorrectos, generalmente porque pueden confundirse fácilmente con furúnculos de causa bacteriana como en el caso motivo de esta comunicación y en otros diagnosticados. (10)
Foto numero 1: Dermatobia hominis (Nuche)

Foto numero 2: Extracción manual de las larvas
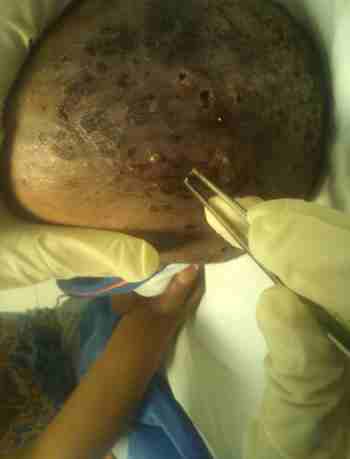
Foto numero 3: Múltiples larvas en un recipiente.
Referencias bibliográficas.
1. Rev Cent Dermatol Pascua • Vol. 18, Núm. 3 • Sep-Dic 2009. Rodríguez AM y col. Miasis furunculoide múltiple.www.medigraphic.org.mx.
2. Garcés JM, Vealt M, Villar J, Nogués X. Enfermedades infecciosas cutáneas importadas. Peu. [Internet]. 2007 [Citado 13 de noviembre de 2011]; 27 (4): [Aprox. 5p.]. Disponible en: http://dialnet.unirioja.es/servlet/articulo?codigo=2479849
3. Rocha Zamzoum MN. Miasis en cavidad bucal. Rev Asoc Odontol Argent. [Internet]. 2010 [Citado 13 de noviembre de 2011]; 98 (4): [Aprox. 3p.]. Disponible en: http://www2.aoa.org.ar/Magazine.aspx?Id=70&Pag=1
4. Espinoza A, Quiñones-Silva J, Garay O. Miasis en cavidad oral por Cochliomyiahominivorax: reporte de un caso. Rev Peru Med Exp Salud Pública. [Internet]. 2009 [Citado 13 de noviembre de 2011]; 26 (4): [Aprox. 3p.]. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1726-46342009000400021&lng=es&nrm=iso&tlng=es
5. Portella Pasqualette HA, Soares-Pereira PM, GregórioCalás MJ, de Castro Riveiro dos Santos R, VaizziiManoel V. Miíase Mamária: relato de 2 casos. Rev Bras Ginecol Obstet. [Internet]. 1999 [Citado 15 de septiembre de 2011]; 21 (8): [Aprox. 3p.]. Disponible en: http://www.scielo.br/pdf/%0D/rbgo/v21n8/12681.pdf
6. Miranda Cueto H. Miasis en Trujillo, Perú: observaciones clínicas y entomológicas. Folia Dermatol Peru. [Internet]. 2007 ene-abr [Citado 15 de septiembre de 2011]; 18(1): [Aprox. 4p.]. Disponible en: http://revistas.concytec.gob.pe/scielo.php?pid=S1029-17332007000100003&script=sci_arttext&tlng=es
